비만과 신장 질환: 전염병의 숨겨진 결과
Mar 10, 2022
Csaba P. Kovesdy1,2외
소개
2014년에는 전 세계적으로 18세 이상 성인 6억 명 이상이 비만했습니다. 비만은 발병의 잠재적인 위험 요소입니다.신장질병. 당뇨병 및 고혈압과 같은 만성 신장 질환(CKD)의 주요 위험 인자 발병 위험을 증가시키며, CKD 및 말기 신장 질환(ESRD) 발병에 직접적인 영향을 미칩니다. 비만의 영향을 받는 개인에서 과여과의 (가능성이 있는) 보상 메커니즘은 증가된 체중의 증가된 대사 요구를 충족시키기 위해 발생합니다. 사구체 내압의 증가는 신장 구조를 손상시키고 장기적으로 CKD 발병 위험을 높일 수 있습니다.
좋은 소식은 비만뿐만 아니라 관련 CKD도 대부분 예방할 수 있다는 것입니다. 적절한 영양과 운동을 포함하여 비만의 위험과 건강한 생활 습관에 대한 교육과 인식은 비만을 예방하고 비만을 예방하는 데 크게 도움이 됩니다.신장질병. 이 기사는 비만과 비만의 연관성을 검토합니다.신장질병2017 월드를 맞이하여신장낮.

Cistanche Deserticola는 신장 질환을 예방합니다. 샘플을 얻으려면 여기를 클릭하십시오.
성인과 어린이 비만의 역학
지난 30년 동안 전 세계적으로 과체중 및 비만 성인(BMI 25kg/m2 이상)의 유병률이 크게 증가했습니다[1]. 미국에서 2013-2014의 연령 조정 비만 유병률은 남성의 경우 35%, 여성의 경우 40.4%였습니다[2]. 비만 문제는 어린이에게도 영향을 미칩니다. 2011-2014의 미국에서는 2-19세 청소년의 비만 유병률이 17%, 극도의 비만율이 5.8%였습니다. 비만 유병률의 증가는 또한 세계적인 관심사입니다[3, 4]. 향후 10년 동안 전 세계적으로 40% 증가할 것으로 예상되기 때문입니다. 저소득 및 중간 소득 국가는 수십 년 전에 유럽과 미국의 일부가 그랬던 것처럼 이제 정상 체중에서 과체중 및 비만으로 전환하는 증거를 보여주고 있습니다[5]. 증가하는 비만 유병률은 심혈관 질환(CVD) 및CKD. 높은 체질량 지수(BMI)는 새로 발병하는 CKD의 가장 강력한 위험 요소 중 하나입니다[6, 7].
Definitions of obesity are most often based on BMI (i.e. weight [kilograms] divided by the square of his or her height [meters]). A BMI between 18.5 and 25 kg/m2 is considered by the World Health Organization (WHO) to be normal weight, a BMI between 25 and 30 kg/m2 as overweight, and a BMI of >비만으로 30kg/m2. BMI는 계산하기 쉽지만 근육질의 사람이나 피하지방이 많은 사람은 복부(내장) 지방이 큰 사람만큼 BMI가 높을 수 있으므로 체지방량 분포를 제대로 평가하지 못합니다. 이 기사는 World를 지원하는 여러 저널에서 동시에 출판되고 있습니다.신장Day 2017. The members of the World Kidney Day Steering Committee are Philip Kam Tao Li, Guillermo Garcia-Garcia, Mohammed Benghanem-Gharbi, Rik Bollaert, Sophie Dupuis, Timur Erk, Kamyar Kalantar-Zadeh, Csaba Kovesdy, Charlotte Osafo, Miguel C. Riella, and Elena Zakharova. * World Kidney Day Steering Committee myriam@worldkidneyday.org; 1 Division of Nephrology, Department of Medicine, University of Tennessee Health Science Center, Memphis, TN, USA 2 Nephrology Section, Memphis VA Medical Center, Memphis, TN, USA 3 Department of Pediatrics, Perelman School of Medicine at the University of Pennsylvania, Philadelphia, PA, USA 4 CNR - IFC Clinical Epidemiology and Pathophysiology of Renal Diseases and Hypertension, Reggio, Calabria, Italy 5 World Kidney Day International Society of Nephrology, in collaboration with International Federation of Kidney Foundation, Rue de Fabriques 1B, 1000 Brussels, Belgium Pediatr Nephrol (2017) 32:537–545 DOI 10.1007/s00467-017-3595-6latter type of high BMI is associated with a substantially higher risk of metabolic and cardiovascular disease. Alternative parameters to more accurately capture visceral fat include waist circumference (WC) and a waist-hip ratio (WHR) of >102 cm and 0.9, respectively, for men and >88 cm and >0.8, 각각 여성용. WHR은 비만의 정확한 분류를 위해 BMI보다 우수한 것으로 나타났습니다.CKD.
비만과 CKD 및 기타 신장 합병증의 연관성
수많은 인구 기반 연구에서 비만 측정과 CKD의 발병 및 진행 사이의 연관성이 나타났습니다(표 1). 더 높은 BMI는 없는 개인에서 단백뇨의 존재 [8] 및 발달 [9-11]과 관련이 있습니다.신장질병. 게다가, 수많은 대규모 인구 기반 연구에서 더 높은 BMI는 [8, 12] 낮은 추정 GFR의 존재 및 발달[9-13]과 관련이 있으며, 시간이 지남에 따라 추정된 GFR의 더 빠른 손실[14]과 함께 나타납니다. ESRD의 발병률 [15-18]. BMI 수준의 상승, 클래스 II 비만은 기존 CKD 환자에서 CKD의 더 빠른 진행과 관련이 있습니다[19]. WHR 또는 WC를 사용한 복부 비만과 CKD의 연관성을 조사한 몇몇 연구에서는 BMI 수준과 무관하게 높은 둘레와 알부민뇨증[20], 감소된 GFR[8] 또는 발생 ESRD[21] 사이의 연관성을 설명합니다.
컴퓨터 단층 촬영으로 측정한 내장 지방 조직이 높을수록 남성의 알부민뇨 유병률이 높아집니다[22]. 복부 비만과 더 나쁜 신장 결과 사이의 BMI 독립적인 연관성에 대한 관찰은 ESRD 환자의 사망률과도 관련이 있습니다.신장이식[24] 내장 지방의 직접적인 역할을 시사한다. 일반적으로 비만과 더 나쁜 신장 결과 사이의 연관성은 고혈압 및 당뇨병과 같은 비만의 심혈관 및 대사 효과의 가능한 매개체를 조정한 후에도 지속되며, 이는 비만이 비만에 영향을 미칠 수 있음을 시사합니다.신장기능이러한 합병증과 부분적으로 관련이 없는 메커니즘을 통해 발생합니다(아래 참조).
비만의 해로운 영향신장신장 결석과 같은 다른 합병증으로 확장됩니다.신장악성 종양. 높은 BMI는 신장 결석증의 유병률 증가[25] 및 발병률[26, 27]과 관련이 있습니다. 또한 시간이 지남에 따라 체중이 증가하고 기준선 WC가 높을수록 신결석 발병률이 높아집니다[27]. 비만은 다양한 유형의 악성 종양, 특히 신장암과 관련이 있습니다. 영국의 524만 명을 대상으로 한 인구 기반 연구에서 BMI가 5kg/m2 높을수록 신장암 위험이 25% 더 높았으며 모든 신장암의 1{29}}%가 과체중으로 인해 발생했습니다. 28]. 악성 종양에 대한 비만의 세계적 부담을 조사하는 또 다른 대규모 분석은 남성과 여성의 모든 신장암의 각각 17%와 26%가 과체중에서 기인한다고 추정했습니다[29]. 비만과 신장암 사이의 연관성은 221건의 연구(그 중 17건은 신장암 조사)의 데이터를 포함하는 메타 분석에서 남성과 여성, 그리고 세계 여러 지역의 인구에서 일관되게 나타났습니다[30]. 이 메타 분석에서 조사한 암 중 신장암은 비만과 관련된 세 번째로 높은 위험도를 보였습니다(5kg/m2 높은 BMI당 상대 위험도: 1.24, 95% CI 1.{27}}.28, p < 0.0001="" )="">

비만의 신장 효과에 대한 작용 기전
비만은 신장에 영향을 미치는 질병에 광범위한 영향을 미치는 복잡한 대사 이상을 초래합니다. 비만이 CKD를 악화시키거나 CKD를 유발하는 정확한 메커니즘은 불분명합니다. 대부분의 비만인은 CKD가 발생하지 않는다는 사실과 비만인의 최대 25%를 "대사적으로 건강한" 사람으로 구분한다는 사실은 체중 증가만으로는 신장 손상을 유발하기에 충분하지 않음을 시사합니다[31]. 비만의 해로운 신장 결과 중 일부는 당뇨병이나 고혈압과 같은 하류의 동반이환 상태에 의해 매개될 수 있지만, 지방 조직의 내분비 활성에 의해 유도되는 신장에 직접 영향을 미칠 수 있는 비만의 영향도 있습니다. 기타) 아디포넥틴[32], 렙틴[33] 및 레지스틴[34](그림 1). 여기에는 염증[35], 산화 스트레스[36], 비정상적인 지질 대사[37], 레닌-안지오텐신-알도스테론 시스템의 활성화[38], 인슐린 생산 증가 및 인슐린 저항성[39, 40]이 포함됩니다.
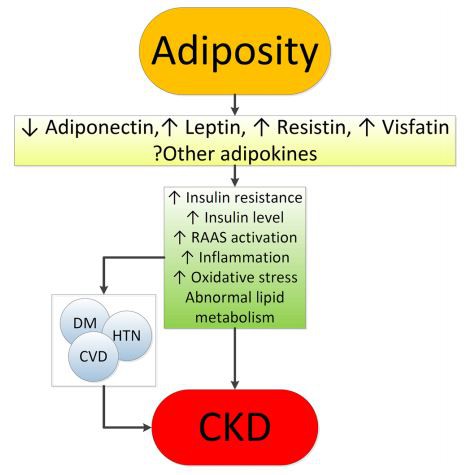
이러한 다양한 효과는 관찰 연구에서 볼 수 있는 CKD의 더 높은 위험의 기초가 될 수 있는 신장의 특정 병리학적 변화를 초래합니다[41]. 여기에는 이소성 지질 축적[42], 신동 지방 침착 증가[43, 44], 과여과 관련 사구체 여과 장벽 손상으로 인한 사구체 고혈압 및 사구체 투과성 증가[45], 궁극적으로 사구체 비대[45]가 포함됩니다. 46], 그리고 국소적 또는 분절적 사구체 경화증[41](그림 2). 소위 비만 관련 사구체병증(ORG)의 발병률은 1986년에서 2000년 사이에 10배 증가했습니다[41]. 중요하게도, ORG는 종종 다른 상태 또는 고령과 관련된 병태생리학적 과정과 함께 나타나며, 이는 고혈압 환자[47] 또는 노인[14, 39]에서 더욱 두드러진 신장 손상을 초래하는 것으로 공모합니다.
비만은 신결석증의 발병률과 유병률을 높이는 데 기여하는 여러 위험 요인과 관련이 있습니다. 더 높은 체중은 더 낮은 소변 pH[48] 및 증가된 소변 옥살산염[49], 요산, 나트륨 및 인산염 배설[50]과 관련이 있습니다. 단백질과 나트륨이 풍부한 식단은 더 산성인 소변을 만들고 요중 구연산염을 감소시켜 신장 결석 위험을 유발할 수 있습니다. 비만의 인슐린 저항성 특성은 또한 관형 Na-H 교환기[52] 및 암모니아 생성[53] 및 산성 환경[54]의 촉진에 대한 영향을 통해 신결석증[51]을 일으킬 수 있습니다. 상황을 복잡하게 만드는 것은 일부 체중 감량 요법이 신장 결석 형성 위험을 개선하기보다는 오히려 악화시킨다는 사실입니다. 예를 들어 위 수술은 장내 옥살산염 흡수를 상당히 증가시키고 신결석의 위험을 증가시킬 수 있습니다[55].
비만인에서 관찰되는 신장암 위험 증가의 기전은 잘 규명되지 않았습니다.
인슐린 저항성과 그에 따른 만성 고인슐린혈증, 인슐린 유사 성장 인자 1의 생성 증가 및 수많은 복잡한 이차 체액 효과는 다양한 유형의 종양 세포의 성장에 자극 효과를 발휘할 수 있습니다[56]. 보다 최근에는 지방 조직의 내분비 기능[57], 면역에 대한 영향[58], 암에 복합적인 영향을 미치는 염증 환경의 생성[59, 60]이 추가 설명으로 등장했습니다.

진행성 신장 질환 환자의 비만: 미묘한 접근의 필요성
다양한 질병 과정에서 비만이 압도적으로 해로운 영향에 대한 위의 증거를 고려할 때, 비만이 진행성 CKD[19, 61] 및 ESRD[62, 63] 환자의 사망률 감소와 일관되게 연관되어 왔다는 것은 직관적이지 않습니다. 유사한 "역설적" 연관성이 울혈성 심부전[64], 만성 폐쇄성 폐질환[65], 류마티스 관절염[66], 심지어 노인[67]과 같은 다른 집단에서도 설명되었습니다. 높은 BMI의 겉보기 보호 효과는 비만의 영향을 더 높은 비지방 조직의 효과와 구별하지 않기 때문에 비만의 척도로서의 BMI의 불완전성의 결과일 수 있습니다. 실제로, 높은 BMI의 효과와 높은 허리 둘레의 효과를 분리한 연구에서는 사망률과 역의 연관성이 역전되었음을 보여주었습니다[23, 24]. 높은 근육량은 BMI 상승으로 인한 긍정적인 효과 중 적어도 일부를 설명하는 것으로 나타났습니다[64, 68]. 그러나 더 높은 지방, 특히 피하(비내장) 지방이 ESRD 환자의 더 나은 결과와 관련될 수 있음을 시사하는 증거도 있습니다[62]. 이러한 이점은 대부분의 ESRD 환자와 같이 단기 기대 수명이 매우 낮은 환자에게 실제로 존재할 수 있습니다[69]. 실제로, ESRD에서 BMI와 시간 의존적 생존의 연관성을 조사한 일부 연구는 보호 단기 효과와 높은 BMI의 유해 장기 효과 사이에 현저한 대조를 보여주었습니다[70]. 더 높은 체질량은 특히 더 아픈 사람들에게 나타날 수 있는 몇 가지 추정되는 단기적 이점이 있습니다. 여기에는 비만인에게서 일반적으로 볼 수 있는 더 나은 영양 상태의 이점이 포함되며, 이는 급성 질병에 직면했을 때 더 나은 단백질과 에너지 비축량을 제공하고, 항산화 능력이 강화된 더 높은 근육량[63], 더 낮은 순환 액틴 및 더 높은 혈장의 이점을 포함합니다. 더 나은 결과와 관련된 gelsolin 수준 [71]. 비만의 다른 가설적으로 유익한 특성에는 스트레스 반응의 완화와 교감신경 및 레닌-안지오텐신 활성 증가와 함께 보다 안정적인 혈역학적 상태가 포함됩니다[72]. 종양 괴사 인자 알파의 부작용을 중화시키는 지방 조직에 의한 아디포넥틴[73] 및 가용성 종양 괴사 인자 알파 수용체[74]의 생산 증가; 비만에서 볼 수 있는 특징적으로 더 높은 콜레스테롤 수치에 의한 순환 내독소의 결합 강화; 및 지방 조직에 의한 요독 독소의 격리[76].

비만 관리를 위한 잠재적 개입
비만은 신장 독성 가능성이 있는 다양한 지방 조직 사이토카인의 이상 합성을 통한 직접적인 기전과 CKD의 가장 강력한 위험 요소 중 하나인 당뇨병 및 고혈압을 유발함으로써 간접적으로 신장 손상을 유발합니다. 아마도 CKD에서 비만의 생존 이점으로 인해 말기 신장 질환의 유병률은 미국[77]과 유럽[78] 모두에서 증가하고 있습니다. 인구 수준에서 비만 관련 CKD 전염병을 통제하고 비만 환자에서 CKD가 신부전으로 발전하는 것을 막기 위한 전략은 오늘날의 건강 계획자, 건강 관리자 및 신장 전문의가 직면한 가장 감질나는 작업을 나타냅니다.
인구 수준에서 CKD에 대처하기 CKD를 조기에 예방하고 치료하기 위한 지역사회의 공중 보건 개입에 대한 요청은 ISN(International Society of Nephrology), IFKF(International Federation of Kidney Foundation), 유럽 신장 협회(ERA EDTA) 및 다양한 국가 협회. 미국에서 건강 증진 및 예방 목표를 위한 {{1}년 건강 목표를 설정하는 프로그램인 Healthy People 2020은 CKD와 비만 모두에 초점을 맞춥니다. 비만 환자, 특히 CKD 위험이 높은 환자(예: 고혈압 및/또는 당뇨병 비만 환자)와 이러한 환자에게 노출되는 CKD의 잠재적 위험을 알리기 위해 차선의 치료를 받고 있는 환자를 탐지하기 위한 설문조사는 개발을 위한 첫 번째 단계입니다. 공중 보건 개입. 비만에서 CKD 위험을 줄이기 위한 현재의 개입이 효과적이고 배치 가능하다는 증거를 확보하는 것은 위험 수정을 위한 목표와 수단을 설정하는 시급한 우선 순위입니다. 비만인에 대한 1차 및 2차 예방 개입의 위험과 이점을 증류하는 기존 지식에 대한 적절한 문서화와 지식 격차를 메우기 위한 새로운 시도(아래 참조)가 필요합니다. 마지막으로, 위험에 처한 개인의 탐지에 대한 진행 상황과 배치된 예방 프로그램의 효과를 모니터링하는 감시 프로그램[79]은 인구 수준에서 효과적인 CKD 예방 계획을 수립하기 위한 세 번째 기본 요소를 구성합니다.
CKD에 대한 성공적인 감시 시스템은 이미 영국(UK)과 같은 일부 지역에서 구현되었습니다[80]. UK National Health Service 내에서 1차 진료에 K-DOQI CKD 가이드라인을 보급하고 적용하기 위한 캠페인이 시작되었습니다. 이는 K-DOQI 가이드라인의 채택을 점진적으로 증가시켰고 영국 일반 의사가 CKD를 감지하도록 하는 특정 인센티브 덕분에 CKD의 감지 및 관리에서 인상적인 개선을 가져왔습니다. 즉, 고혈압의 더 나은 제어 및 증가된 사용 증가 효소 및 안지오텐신 수용체 차단제 [80]. 이 시스템은 비만 관련 CKD 예방을 개선하는 플랫폼 역할을 할 수 있습니다. 비만 부담을 줄이기 위한 캠페인은 현재 전 세계적으로 중심 단계에 있으며 WHO에서 강력히 권장하고 있으며 이러한 캠페인을 통해 CKD를 비롯한 비만 관련 합병증의 발병률을 줄일 수 있을 것으로 기대됩니다. 그러나 비만 CKD 환자의 비만 관련 목표는 모호하게 공식화되어 있는데, 이는 주로 CKD 환자의 비만을 수정하기 위한 높은 수준의 증거 중재 연구가 부족하기 때문입니다[81].
CKD가 있는 비만인의 CKD 진행 예방 대사적으로 건강한 비만 대상체에 대한 관찰 연구에 따르면 대사 이상과 관련이 없는 비만 표현형 자체가 CKD 발생 위험이 더 높을 것으로 예측합니다[82], 이는 비만 자체가 심지어 신장 기능 장애 및 신장 손상을 유발할 수 있음을 시사합니다. 당뇨병이나 고혈압이 없는 경우(위 참조). 과체중 또는 비만 당뇨병 환자에서 당뇨병 치료를 지속하기 위한 교육 및 지원을 기반으로 한 표준 추적 관찰에 비해 칼로리 제한 및 신체 활동 증가를 포함한 생활 습관 중재가 발병률에 영향을 미치지 않았지만 CKD 발병 위험을 30% 감소시켰습니다. 심혈관 사건 [83]. 이러한 보호 효과는 부분적으로 체중, HbA1c 및 수축기 혈압의 감소로 인한 것입니다. 신장 관련 이상반응에 대한 안전성 우려는 나타나지 않았다[83]. 비만 CKD 환자를 대상으로 한 최근 메타 분석 대조 실험 연구에서 체중 감소를 목표로 한 중재는 혈압, 사구체 과여과 및 단백뇨의 일관된 감소를 보여주었습니다[81]. REIN 연구에 대한 철저한 사후 분석은 단백뇨 CKD 환자에서 ACE 억제의 네프론 보호 효과가 비만 CKD 환자에서 최대이지만 BMI가 정상이거나 낮은 CKD 환자에서 최소임을 보여주었습니다[84]. 참고로 신장 이식 대기자 명단에 있는 투석 환자를 포함하여 선택된 CKD 및 ESRD 환자에 대해 비만도 수술 중재가 제안되었습니다[85-87].
전 세계적으로 이러한 실험 결과는 비만의 CKD 치료에서 체중 감소 및 ACE 억제 중재의 사용에 대한 개념 증명을 제공합니다. 그러나 CKD 환자에서 BMI 증가의 생존 이점을 보여주는 연구는 여전히 설명되어야 합니다[88]. 이러한 발견은 CKD가 더 진행된 단계의 개인에게 체중 감량의 유용성과 안전성에 대한 강력한 권장 사항을 제시하는 능력을 제한합니다. CKD 위험이 있는 비만인과 초기 CKD가 있는 사람들의 체중 감량을 위한 생활 습관 권장 사항, 특히 당뇨병 및 고혈압 조절에 대한 권장 사항은 정당한 것으로 보입니다. CKD의 발병 및 진행에 대한 비만 조절의 독립적인 효과는 고혈압 및 제2형 당뇨병의 영향과 구별하기 어렵기 때문에 소수의 대사적으로 건강한 비고혈압 비만 환자에게 체중 감량을 권장하는 것은 타당하지 않습니다. 이러한 고려 사항은 진행성 CKD 또는 기타 심각한 동반 질환이 있는 환자의 과체중 및 비만에 대한 치료적 접근이 개별 환자의 수명 동안 체중 감소의 예상되는 이점 및 잠재적인 합병증에 대한 적절한 고려와 함께 신중하게 추구되어야 함을 시사합니다.

결론
비만의 세계적 유행은 여러 가지 방법으로 지구의 인구에 영향을 미칩니다. CKD, 신결석증 및 신장암을 포함한 신장 질환은 비만의 더 교활한 영향 중 하나이지만 그럼에도 불구하고 광범위한 해로운 결과를 가져 궁극적으로 개인과 전체 사회에 심각한 초과 이환율 및 사망률 및 초과 비용을 초래합니다. 비만을 조절하기 위한 인구 차원의 중재는 CKD의 발병을 예방하거나 진행을 지연시키는 데 유익한 효과를 가질 수 있습니다. 비만과 신장 질환 사이의 연관성에 대한 이해를 개선하고 조류를 억제하기 위한 최적의 전략을 결정하기 위한 장기적인 전략을 고안하는 것은 전체 의료 커뮤니티의 의무입니다. 2017 세계 신장의 날은 이를 위한 교육과 인식을 높일 수 있는 중요한 기회입니다.
접수: 2017년 1월 5일 /수락: 2017년 1월 9일 /온라인 게시: 2017년 2월 1일 # The Author(s) 2017
참고문헌
1. GBD 2013 Risk Factors Collaborators(2015) 188개국의 79개 행동, 환경 및 직업, 대사 위험 또는 위험 클러스터에 대한 글로벌, 지역 및 국가 비교 위험 평가, 1990-2013: 글로벌 질병 부담 연구 2013. Lancet 386:2287–2323
2. Flegal KM, Kruszon-Moran D, Carroll MD, Fryar CD, Ogden CL (2016) 미국 성인 비만의 경향, 2005-2014. JAMA 315:2284-2291
3. Cattaneo A, Monasta L, Stamatakis E, Lioret S, Castetbon K, Frenken F, Manios Y, Moschonis G, Savva S, Zaborskis A, Rito AI, Nanu M, Vignerova J, Caroli M, Ludvigsson J, Koch FS, Serra-Majem L, Szponar L, van Lenthe F, Brug J (2010) 유럽 연합의 유아 및 미취학 아동의 과체중 및 비만: 기존 데이터 검토. 오베스 계시록 11:389–398
4. Olaya B, Moneta MV, Pez O, Bitfoi A, Carta MG, Eke C, Goelitz D, Keyes KM, Kuijpers R, Lesinskiene S, Mihova Z, Otten R, Fermanian C, Haro JM, Kovess V (2015) 국가 -초등학생의 과체중과 비만의 수준 및 개인 상관관계: 유럽 7개국의 횡단면 연구. BMC 공중 보건 15:475
5. Subramanian SV, Perkins JM, Ozaltin E, Davey SG(2011) 국가의 가중치: 중저소득 국가의 여성에 대한 사회경제적 분석. Am J Clin Nutr 93:413–421
6. Tsujimoto T, Sairenchi T, Iso H, Irie F, Yamagishi K, Watanabe H, Tanaka K, Muto T, Ota H (2014) The dose-response relationship between body mass index and the risk of incident stage >/{0}} 일반 일본 인구의 만성 신장 질환: Ibaraki 현 건강 연구(IPHS). J 전염병 24:444–451
7. Elsayed EF, Sarnak MJ, Tighiouart H, Griffith JL, Kurth T, Salem DN, Levey AS, Weiner DE (2008) 허리 대 엉덩이 비율, 체질량 지수 및 후속 신장 질환 및 사망. 오전 J 신장 질환 52:29–38
8. Pinto-Sietsma SJ, Navis G, Janssen WM, de제우D,Gans RO, de Jong PE (2003) 중앙 체지방 분포는 마른 피험자에서도 신장 기능 손상과 관련이 있습니다. 오전 J 신장 질환 41:733–741
9. Foster MC, Hwang SJ, Larson MG, Lichtman JH, Parikh NI, Vasan RS, Levy D, Fox CS(2008) 과체중, 비만 및 3단계 CKD의 발달: Framingham 심장 연구. 오전 J 신장 질환 52:39–48
10. Kramer H, Luke A, Bidani A, Cao G, Cooper R, McGee D (2005) 비만 및 만연 및 사건 CKD: 고혈압 감지 및 후속 조치 프로그램. 오전 J 신장 질환 46:587–594
11. Chang A, Van HL, Jacobs DR Jr, Liu K, Muntner P, Newsome B, Shoham DA, Durazo-Arvizu R, Bibbins-Domingo K, Reis J, Kramer H(2013) 라이프스타일 관련 요인, 비만 및 사건 미세단백뇨: CARDIA(젊은 성인의 관상동맥 위험 발달) 연구. 오전 J 신장 질환 62:267–275
12. Ejerblad E, Fored CM, Lindblad P, Fryzek J, McLaughlin JK, Nyren O (2006) 만성 신부전의 비만 및 위험. J Am Soc Nephrol 17:1695–1702
13. Gelber RP, Kurth T, Kausz AT, Manson JE, Buring JE, Levey AS, Gaziano JM(2005) 겉보기에 건강한 남성의 체질량 지수와 CKD 사이의 연관성. 오전 J 신장 질환 46:871–880
14. Lu JL, Molnar MZ, Naseer A, Mikkelsen MK, Kalantar-Zadeh K, Kovesdy CP (2015) 신장 기능 및 사망률과 연령 및 BMI의 연관성: 코호트 연구. 란셋 당뇨병 엔도크리놀 3: 704–714
15. Munkhaugen J, Lydersen S, Wideroe TE, Hallan S(2009) 고혈압 전단계, 비만 및 신장 질환 위험: 20-노르웨이에서 실시한 HUNT I 연구의 1년 추적 조사. 오전 J 신장 질환 54:638–646
16. Iseki K, Ikemiya Y, Kinjo K, Inoue T, Iseki C, Takishita S(2004) 체질량 지수 및 선별된 코호트에서 말기 신장 질환 발병 위험. 신장 Int 65:1870–1876
17. Vivante A, Golan E, Tzur D, Leiba A, Tirosh A, Skorecki K, Calderon-Margalit R(2012) 120만 청소년의 체질량 지수 및 말기 신장 질환 위험. Arch Intern Med 172: 1644–1650
18. Hsu C, McCulloch C, Iribarren C, Darbinian J, Go A (2006) 체질량 지수 및 말기 신장 질환 위험. 앤 인턴 메드 144:21–28
19. Lu JL, Kalantar-Zadeh K, Ma JZ, Quarles LD, Kovesdy CP (2014) CKD 환자의 결과와 체질량 지수의 연관성. J Am Soc Nephrol 25:2088–2096
20. Thoenes M, Reil JC, Khan BV, Bramlage P, Volpe M, Kirch W, Bohm M (2009) 복부 비만은 고혈압 환자의 미세단백뇨 및 심혈관 위험 프로필 상승과 관련이 있습니다. Vasc 건강 위험 관리 5:577–585
21. Kramer H, Gutierrez OM, Judd SE, Muntner P, Warnock DG, Tanner RM, Panwar B, Shoham DA, McClellan W (2016) 관련하여 허리 둘레, 체질량 지수 및 ESRD(지리적 및 인종적 차이에 대한 이유 뇌졸중) 연구. 오전 J 신장 질환 67:62–69
22. Foster MC, Hwang SJ, Massaro JM, Hoffmann U, DeBoer IH, Robins SJ, Vasan RS, Fox CS (2011) 알부민뇨와 피하 및 내장 지방의 협회: Framingham 심장 연구. 비만(실버 스프링) 19:1284–1289
23. Postorino M, Marino C, Tripepi G, Zoccali C (2009) 말기 신장 질환의 복부 비만 및 모든 원인 및 심혈관 사망. J Am Coll Cardiol 53:1265–1272
24. Kovesdy CP, Czira ME, Rudas A, Ujszaszi A, Rosivall L, Novak M, Kalantar-Zadeh K, Molnar MZ, Mucsi I (2010) 신장 이식 수혜자의 체질량 지수, 허리 둘레 및 사망률. AM J 이식 10:2644–2651
25. 저울 CD Jr, Smith AC, Hanley JM, Saigal CS (2012) 미국의 신장 결석 유병률. 에우르 우롤 62:160–165
26. Curhan GC, Willett WC, Rimm EB, Speizer FE, Stampfer MJ(1998) 신장 결석의 신체 크기와 위험. J Am Soc Nephrol 9: 1645–1652
27. Taylor EN, Stampfer MJ, Curhan GC(2005) 비만, 체중 증가 및 신장 결석의 위험. JAMA 293:455–462
28. Bhaskaran K, Douglas I, Forbes H, dos-Santos-Silva I, Leon DA, Smeeth L (2014) 체질량 지수 및 22특정 암의 위험: 524만 영국 성인에 대한 인구 기반 코호트 연구. 란셋 384:755–765
29. Arnold M, Pandeya N, Byrnes G, Renehan AG, Stevens GA, Ezzati M, Ferlay J, Miranda JJ, Romieu I, Dikshit R, Forman D, Soerjomataram I (2015) 높은 체질량으로 인한 암의 세계적인 부담 2012년 지수: 인구 기반 연구. 란셋 온콜 16:36–46
30. Renehan AG, Tyson M, Egger M, Heller RF, Zwahlen M (2008) 체질량 지수 및 암 발병률: 전향적 관찰 연구의 체계적인 검토 및 메타 분석. 란셋 371: 569–578
31. Bluher M(2010) 대사적으로 '건강한' 사람과 '건강하지 않은' 비만인의 구별. Curr Opin 리피돌 21:38–43
32. Sharma K (2009) 비만과 알부민뇨 사이의 연관성: 아디포넥틴과 족세포 기능 장애. 신장 Int 76:145–148
33. Wolf G, Ziyadeh FN (2006) 렙틴 및 신장 섬유증. 기여 Nephrol 151:175– 183
34. Ellington AA, Malik AR, Klee GG, Turner ST, Rule AD, Mosley TH Jr, Kullo IJ (2007) 고혈압 성인의 사구체 여과율 및 알부민뇨와 혈장 레지스틴의 연관성. 고혈압 50:708–714
35. Bastard JP, Maachi M, Lagathu C, Kim MJ, Caron M, Vidal H, Capeau J, Feve B (2006) 최근 비만, 염증 및 인슐린 저항성 간의 관계 발전. 유르 사이토카인 Netw 17:4–12
36. Furukawa S, Fujita T, Shimabukuro M, Iwaki M, Yamada Y, Nakajima Y, Nakayama O, Makishima M, Matsuda M, Shimomura I (2004) 비만의 산화 스트레스 증가와 대사 증후군에 미치는 영향. J Clin 투자 114:1752–1761
37. Ruan XZ, Varghese Z, Moorhead JF (2009) 지질 신독성 가설에 대한 업데이트. Nat Rev Nephrol 5:713–721
38. Ruster C, Wolf G (2013) 비만 관련 신장 질환에서 레닌-안지오텐신-알도스테론 시스템의 역할. 세미 네프롤 33:44–53
39. Oterdoom LH, de Vries AP, Gansevoort RT, de Jong PE, Gans RO, Bakker SJ (2007) 공복 인슐린은 연령과 신장 기능 간의 관계를 수정합니다. Nephrol 다이얼 이식 22:1587–1592
40. Reaven GM(1988) Banting 강의 1988. 인간 질병에서 인슐린 저항성의 역할. 당뇨병 37:1595–1607
41. Kambam N, MarkowitzGS, ValeriAM, Lin J, D'AgatiVD(2001) 비만 관련 사구체병증: 신흥 전염병. 신장 Int 59:1498–1509
42. de Vries AP, Ruggenenti P, Ruan XZ, Praga M, Cruzado JM, Bajema IM, D'Agati VD, Lamb HJ, Pongrac BD, Hojs R, Abbat M, Rodriquez R, Mogensen CE, Porrini E (2014) Fatty 신장:
비만 관련 신장 질환에서 이소성 지질의 새로운 역할. 란셋 당뇨병 엔도크리놀 2:417–426
43. Foster MC, Hwang SJ, Porter SA, Massaro JM, Hoffmann U, Fox CS (2011) 지방 신장, 고혈압 및 만성 신장 질환: Framingham 심장 연구. 고혈압 58:784–790
